第9回 不整脈
不整脈(上)
2017.2.28
「期外収縮」で心拍乱れ ポンプ機能の低下懸念
【相談者】
Tさん 65歳女性。居間で新聞を読んでいたところ、心臓が一瞬止まるような感じを自覚しました。手首で脈をみるとたまに飛ぶので、心配になり来院しました。
健康な成人の心拍はほぼ規則的で、安静時には1分間に60~100回の範囲にあります。完全に規則正しいというわけではなく、呼吸によって変動します。運動や精神的緊張で増え、休息や睡眠で減ります。
健康な人に見られる「1分間に60~100回」のほぼ規則的な心拍を「正常洞(どう)調律」と呼びます。心臓にある洞結節と呼ばれる部分が、心拍を調節している状態のことです。
不整脈というのはこの正常洞調律以外の心拍の総称で、乱れるものばかりでなく、規則的であっても速くなるものや遅くなるものがあります。
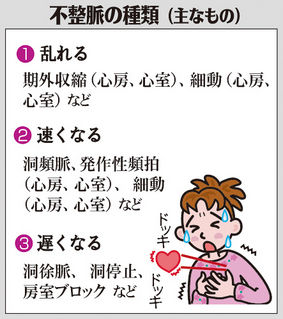
■自覚症状は?
不整脈があると自覚症状が現れることがあります。例えば心臓の鼓動が乱れる、脈が飛ぶ、胸がドキドキする、胸が詰まる、息がしにくい、フワフワする-などです。心臓は血液を送り出すポンプですが、その機能は不整脈のために低下することがあります。ひどいときは心不全を起こして倦怠(けんたい)感や息切れを生じます。
心房細動という不整脈では、心臓の中にできた血の塊(血栓)がはがれ、血管を流れていって、脳の動脈を塞いで脳梗塞を起こすこともあります。まれに、特殊な不整脈の場合には、失神や突然死を起こすことがあります。

Tさんは「心室期外収縮」と診断されました。これは本来、洞結節で発生するはずの正常な電気刺激に先立って「心室」から次の電気刺激が出てしまうものを指します。「心室早期収縮」とも呼ばれることがありますが、こちらの方が分かりやすいですね。
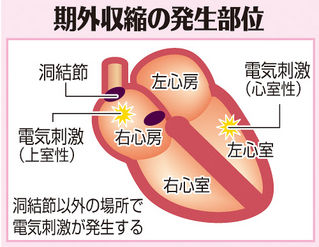
心室期外収縮では、心臓から拍出される血液の量が少ないため、手首では脈が分からなくなり、脈が飛ぶように感じます。心房で発生した場合を「心房期外収縮」と言います。
■検査は?
Tさんの場合は自覚症状がありますが、ポンプ機能の低下やその他の合併症も心配になります。これを判断するには、心室期外収縮がどのくらいの頻度で出るのか、心臓自体に病気がないか、運動しても悪化しないかなどの情報が必要になります。
不整脈の診断には、必要に応じていろいろな検査が行われます。不整脈の頻度・重症度の評価のために24時間心電図記録(ホルター心電図)、心臓の病気の診断のために心エコー図や心臓CT(コンピューター断層撮影)検査、心臓カテーテル検査、また運動と不整脈との関係を明らかにするために運動負荷試験が行われます。

■治療は?
不整脈があれば必ず治療が必要になるわけではありません。不整脈のために困ることがあれば、治療することになります。日常生活の注意事項も異なりますので、心臓病の専門医と相談することをお勧めします。Tさんは心室期外収縮の頻度が低く、他に心臓の病気がないため、特に治療しなくてもよいと判断されました。
【相談者】
Tさん 65歳女性。居間で新聞を読んでいたところ、心臓が一瞬止まるような感じを自覚しました。手首で脈をみるとたまに飛ぶので、心配になり来院しました。
健康な成人の心拍はほぼ規則的で、安静時には1分間に60~100回の範囲にあります。完全に規則正しいというわけではなく、呼吸によって変動します。運動や精神的緊張で増え、休息や睡眠で減ります。
健康な人に見られる「1分間に60~100回」のほぼ規則的な心拍を「正常洞(どう)調律」と呼びます。心臓にある洞結節と呼ばれる部分が、心拍を調節している状態のことです。
不整脈というのはこの正常洞調律以外の心拍の総称で、乱れるものばかりでなく、規則的であっても速くなるものや遅くなるものがあります。

■自覚症状は?
不整脈があると自覚症状が現れることがあります。例えば心臓の鼓動が乱れる、脈が飛ぶ、胸がドキドキする、胸が詰まる、息がしにくい、フワフワする-などです。心臓は血液を送り出すポンプですが、その機能は不整脈のために低下することがあります。ひどいときは心不全を起こして倦怠(けんたい)感や息切れを生じます。
心房細動という不整脈では、心臓の中にできた血の塊(血栓)がはがれ、血管を流れていって、脳の動脈を塞いで脳梗塞を起こすこともあります。まれに、特殊な不整脈の場合には、失神や突然死を起こすことがあります。

Tさんは「心室期外収縮」と診断されました。これは本来、洞結節で発生するはずの正常な電気刺激に先立って「心室」から次の電気刺激が出てしまうものを指します。「心室早期収縮」とも呼ばれることがありますが、こちらの方が分かりやすいですね。

心室期外収縮では、心臓から拍出される血液の量が少ないため、手首では脈が分からなくなり、脈が飛ぶように感じます。心房で発生した場合を「心房期外収縮」と言います。
■検査は?
Tさんの場合は自覚症状がありますが、ポンプ機能の低下やその他の合併症も心配になります。これを判断するには、心室期外収縮がどのくらいの頻度で出るのか、心臓自体に病気がないか、運動しても悪化しないかなどの情報が必要になります。
不整脈の診断には、必要に応じていろいろな検査が行われます。不整脈の頻度・重症度の評価のために24時間心電図記録(ホルター心電図)、心臓の病気の診断のために心エコー図や心臓CT(コンピューター断層撮影)検査、心臓カテーテル検査、また運動と不整脈との関係を明らかにするために運動負荷試験が行われます。

■治療は?
不整脈があれば必ず治療が必要になるわけではありません。不整脈のために困ることがあれば、治療することになります。日常生活の注意事項も異なりますので、心臓病の専門医と相談することをお勧めします。Tさんは心室期外収縮の頻度が低く、他に心臓の病気がないため、特に治療しなくてもよいと判断されました。
不整脈(中)
2017.3.7
心房細動から脳梗塞も 抗凝固薬で予防可能
【相談者】
Kさん 75歳男性。特に自覚症状はなかったのに、定期健康診断で心房細動を指摘されました。インターネットで、心房細動は脳梗塞を起こすことがあることを知り、心配になって来院しました。
3(みゃ)月9(く)日は「みゃく」の日です。日本脳卒中協会と日本不整脈心電学会は3月9日から15日までを「心房細動週間」とし、国民に心房細動について知ってもらうさまざまな企画を展開しています。心房細動が原因で起こる脳梗塞を予防し、すこやかな生活を送っていただくことが狙いです。
■症状は?
規則的な心拍の「正常洞(どう)調律」と異なり、心房細動では心房が高頻度に不規則に、細かく震えている状態となります。
心房細動では心拍が不規則になり、しばしば1分間に100拍を超えるため、動悸(どうき)や胸部不快などの症状が起こります。Kさんのように症状が見られないこともあります。
心臓から拍出される血液量が約25%減少するため、特に心臓に病気のある人や高齢者は心不全を起こし、呼吸困難や浮腫が見られるようになります。中でも、最も厄介な合併症は脳梗塞です。
心房細動では、血液が心房の中でよどんで血液が固まることがあります。この血液の塊(血栓)がはがれて、血流に乗って離れた部位の動脈に詰まると、それより末梢(まっしょう)に血液が行かなくなり細胞が死んでしまいます。
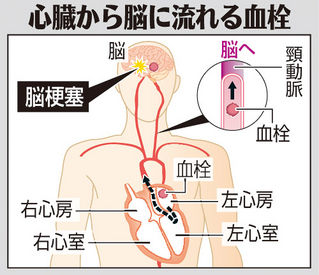
脳動脈が詰まれば脳梗塞を起こします。心房細動による脳梗塞は、日常生活に介助が必要になったり、寝たきりあるいは命取りになったりする可能性が高いという特徴があります。
■危険性は?
心房細動を放置していると1年間に3%ほどの確率で脳梗塞が起こるといわれています。つまり100人の心房細動の人を治療しないでいると、1年後には約3人に脳梗塞が起こるという計算になります。
心房細動では全ての人で脳梗塞の危険が高まるわけではありません。心房細動に加えて、特定の要因(表1)を持っていると、脳梗塞を起こす危険が高くなります。しかもこれらの要因を複数持っていると脳梗塞の危険がさらに高まります。

■予防は?
血液が固まるのを防ぐ薬(抗凝固薬)を用いると心房細動による脳梗塞を減らすことができます。抗凝固薬には大きく2種類があります(表2)。以前からあるワーファリンと、使い勝手のいい新しいタイプの薬です。どちらの薬も脳梗塞を3分の1に減らすことができます。

ワーファリンは食品や他の薬の影響を受け、効果が変動することがあり、採血結果によって投与量を調節しなければならない不便さがありました。新しいタイプの薬には、そのような使いづらさはありません。
どちらのタイプの薬も脳梗塞を予防してくれますが、出血を起こすことがあります。服用中の注意(表3)を守って、心房細動から脳を守りたいものです。

【相談者】
Kさん 75歳男性。特に自覚症状はなかったのに、定期健康診断で心房細動を指摘されました。インターネットで、心房細動は脳梗塞を起こすことがあることを知り、心配になって来院しました。
3(みゃ)月9(く)日は「みゃく」の日です。日本脳卒中協会と日本不整脈心電学会は3月9日から15日までを「心房細動週間」とし、国民に心房細動について知ってもらうさまざまな企画を展開しています。心房細動が原因で起こる脳梗塞を予防し、すこやかな生活を送っていただくことが狙いです。
■症状は?
規則的な心拍の「正常洞(どう)調律」と異なり、心房細動では心房が高頻度に不規則に、細かく震えている状態となります。
心房細動では心拍が不規則になり、しばしば1分間に100拍を超えるため、動悸(どうき)や胸部不快などの症状が起こります。Kさんのように症状が見られないこともあります。
心臓から拍出される血液量が約25%減少するため、特に心臓に病気のある人や高齢者は心不全を起こし、呼吸困難や浮腫が見られるようになります。中でも、最も厄介な合併症は脳梗塞です。
心房細動では、血液が心房の中でよどんで血液が固まることがあります。この血液の塊(血栓)がはがれて、血流に乗って離れた部位の動脈に詰まると、それより末梢(まっしょう)に血液が行かなくなり細胞が死んでしまいます。

脳動脈が詰まれば脳梗塞を起こします。心房細動による脳梗塞は、日常生活に介助が必要になったり、寝たきりあるいは命取りになったりする可能性が高いという特徴があります。
■危険性は?
心房細動を放置していると1年間に3%ほどの確率で脳梗塞が起こるといわれています。つまり100人の心房細動の人を治療しないでいると、1年後には約3人に脳梗塞が起こるという計算になります。
心房細動では全ての人で脳梗塞の危険が高まるわけではありません。心房細動に加えて、特定の要因(表1)を持っていると、脳梗塞を起こす危険が高くなります。しかもこれらの要因を複数持っていると脳梗塞の危険がさらに高まります。

■予防は?
血液が固まるのを防ぐ薬(抗凝固薬)を用いると心房細動による脳梗塞を減らすことができます。抗凝固薬には大きく2種類があります(表2)。以前からあるワーファリンと、使い勝手のいい新しいタイプの薬です。どちらの薬も脳梗塞を3分の1に減らすことができます。

ワーファリンは食品や他の薬の影響を受け、効果が変動することがあり、採血結果によって投与量を調節しなければならない不便さがありました。新しいタイプの薬には、そのような使いづらさはありません。
どちらのタイプの薬も脳梗塞を予防してくれますが、出血を起こすことがあります。服用中の注意(表3)を守って、心房細動から脳を守りたいものです。

不整脈(下)
2017.3.14
ペースメーカーで治療 鼓動を人工的に作成
【相談者】
Bさん 70歳女性。居間で椅子に座ってテレビを見ていたところ、急に目の前が暗くなって意識を失い、椅子から崩れ落ちました。しばらくして意識が戻りましたが、救急車で来院しました。
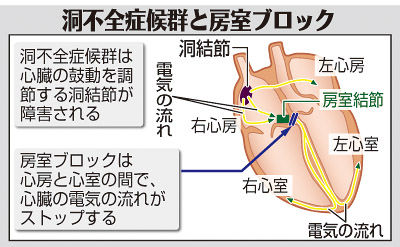
Bさんは、徐脈性不整脈の一種である房室ブロックと診断されました。徐脈性不整脈とは、心拍が遅くなり1分間に60回未満になった状態のことです。心拍が著しく遅くなったり、止まったりすることで、心臓から拍出される血液量の減少や血圧が低下し、動悸(どうき)、失神、めまいなどの症状が起き、倦怠(けんたい)感、疲労感を感じることがあります。
徐脈性不整脈には、洞(どう)不全症候群と房室ブロックがあります。健康な人では心臓の鼓動は洞結節が調節しています。洞結節の機能障害のため、うまく心拍を維持できないものが洞不全症候群です。房室ブロックは洞結節で発生した電気信号が、心房と心室の間で途絶してしまうものです。
■原因は?
洞不全症候群や房室ブロックはさまざまな原因で起こりますが、大部分は加齢によるものです。その他、何らかの心疾患がある、脈拍に影響する薬を飲んでいる、心臓の手術を受けたことがあるなどの条件が当てはまる人は発症しやすくなります。
洞不全症候群や房室ブロックには、ペースメーカー(心臓の鼓動を人工的に電気で調節する装置)を用いる治療が有効です。Bさんの場合も、ペースメーカーを植え込む治療を行うことになりました。
■仕組みは?
ペースメーカーは、電池と電気信号を規則的に発生するための電気回路からできています。右利きの患者さんでは、左の鎖骨の下方の皮下にペースメーカーを埋め込みます。静脈を通して心臓に進めたリードという被覆された電線を介して、電気を心臓に伝えて心臓の鼓動を人工的に作成します。
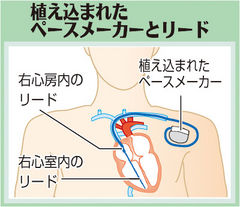
現在使用されているペースメーカーは、心拍数を調整できるほか、多くの機能を備えています。ペースメーカー機能を個々の患者さんにとって最適なものとするために、体外からプログラマーと呼ばれる装置で、心拍数などの設定を変更することができます。
■注意点は?
ペースメーカーの技術は大きく進歩し、さまざまな問題が解決されてきていますが、使用する際にはいくつか注意が必要です(表)。

ペースメーカーは外界の電波や磁力により、機能が影響されます。IH炊飯器、電動工具、携帯電話などがペースメーカーに影響を与えます。携帯電話は、以前心配されていたほど影響を与えないことが分かってきました。それでも携帯電話とペースメーカーは15センチ以上離して使用するほうが安心です。
病気の検査の際も注意しましょう。レントゲンを使用するCT(コンピューター断層撮影)はペースメーカーには影響しませんが、MRI(磁気共鳴画像装置)は影響を与える場合がありますので、MRI検査の際には医師に必ず伝えてください。
日常生活上の注意をまとめた小冊子を参考に、ペースメーカーと上手に付き合っていただきたいと思います。
【相談者】
Bさん 70歳女性。居間で椅子に座ってテレビを見ていたところ、急に目の前が暗くなって意識を失い、椅子から崩れ落ちました。しばらくして意識が戻りましたが、救急車で来院しました。
Bさんは、徐脈性不整脈の一種である房室ブロックと診断されました。徐脈性不整脈とは、心拍が遅くなり1分間に60回未満になった状態のことです。心拍が著しく遅くなったり、止まったりすることで、心臓から拍出される血液量の減少や血圧が低下し、動悸(どうき)、失神、めまいなどの症状が起き、倦怠(けんたい)感、疲労感を感じることがあります。
徐脈性不整脈には、洞(どう)不全症候群と房室ブロックがあります。健康な人では心臓の鼓動は洞結節が調節しています。洞結節の機能障害のため、うまく心拍を維持できないものが洞不全症候群です。房室ブロックは洞結節で発生した電気信号が、心房と心室の間で途絶してしまうものです。

■原因は?
洞不全症候群や房室ブロックはさまざまな原因で起こりますが、大部分は加齢によるものです。その他、何らかの心疾患がある、脈拍に影響する薬を飲んでいる、心臓の手術を受けたことがあるなどの条件が当てはまる人は発症しやすくなります。
洞不全症候群や房室ブロックには、ペースメーカー(心臓の鼓動を人工的に電気で調節する装置)を用いる治療が有効です。Bさんの場合も、ペースメーカーを植え込む治療を行うことになりました。
■仕組みは?
ペースメーカーは、電池と電気信号を規則的に発生するための電気回路からできています。右利きの患者さんでは、左の鎖骨の下方の皮下にペースメーカーを埋め込みます。静脈を通して心臓に進めたリードという被覆された電線を介して、電気を心臓に伝えて心臓の鼓動を人工的に作成します。

現在使用されているペースメーカーは、心拍数を調整できるほか、多くの機能を備えています。ペースメーカー機能を個々の患者さんにとって最適なものとするために、体外からプログラマーと呼ばれる装置で、心拍数などの設定を変更することができます。
■注意点は?
ペースメーカーの技術は大きく進歩し、さまざまな問題が解決されてきていますが、使用する際にはいくつか注意が必要です(表)。

ペースメーカーは外界の電波や磁力により、機能が影響されます。IH炊飯器、電動工具、携帯電話などがペースメーカーに影響を与えます。携帯電話は、以前心配されていたほど影響を与えないことが分かってきました。それでも携帯電話とペースメーカーは15センチ以上離して使用するほうが安心です。
病気の検査の際も注意しましょう。レントゲンを使用するCT(コンピューター断層撮影)はペースメーカーには影響しませんが、MRI(磁気共鳴画像装置)は影響を与える場合がありますので、MRI検査の際には医師に必ず伝えてください。
日常生活上の注意をまとめた小冊子を参考に、ペースメーカーと上手に付き合っていただきたいと思います。